
滲出性中耳炎の原因
⇒一番多いものは、急性中耳炎が十分に治りきらないままに、鼓膜の内側の中耳で膿(うみ)が滲出液として溜まってしまう場合です。
一般的に耳管(耳と鼻をつなぐ管)を通って排出されるはずの滲出液が中耳に溜まってしまうのは、副鼻腔炎やアレルギー性鼻炎などの他の病気(高齢者の耳管機能低下、鼻すすり、まれに上咽頭腫瘍など)や、体質、生活習慣など様々な要因が影響していることも多いです。
(遺伝性では無いのですが、実際に患者さんのご両親やご兄弟で同じ病気の方がしばしばみられます。)
よって、診療の際はそういった状況も考慮して治療を考えていくことになります。
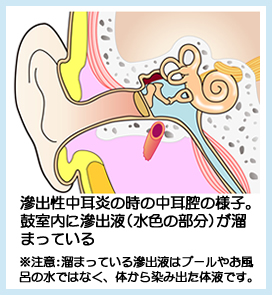
滲出性中耳炎は急性中耳炎とどう違うの???
見た目がまず、何よりも違います。
急性中耳炎の鼓膜は赤く腫れあがっていて、膿が溜まっているところが見られるケースも多々あります。滲出性中耳炎は濁っていて鼓膜は凹み暗く見えるのが特徴です。
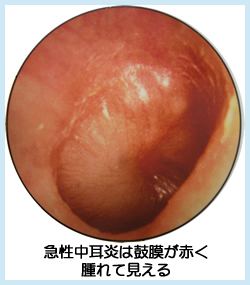
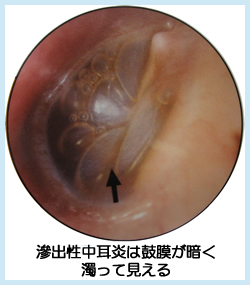
症状としては、滲出性中耳炎は痛みが少ないことがなによりの特徴です。また、耳のつまった感じ(耳閉感)や聴力の低下が急性中耳炎に比べると比較的多いように思われます。
そして滲出性中耳炎は急性中耳炎に比べて経過が長く、治りが悪いケースが多いです。
3カ月~6カ月以上保存的治療(ネブライザーや通気治療、投薬治療)を行っても治らない場合は、「鼓膜切開」もしくは「鼓膜チューブ挿入術」をお勧めしています。
チューブを挿入することで聴力は著しく改善されるため、言語の発達で重要な時期にあたる3歳以下のお子様には手術適応があれば強くお勧めしています。小さなお子様にとって聴力が低下するということは、言語の発達に悪影響が出るだけでなく、それによってコミュニケーションが取りづらくなり、精神の発達にも障害が出る可能性があるからです。また、チューブ挿入術後は多くの場合は、通院回数も1ヶ月に1回程度で済みます。大人の方は日常生活においてのメリット・デメリットを勘案して患者さんと相談して決めます。鼓膜チューブ挿入術は滲出性中耳炎において素晴らしい治療法の一つではありますが、デメリットもあります。大人の方は局所麻酔でチューブを入れることができますが、多くの小さなお子様は全身麻酔の上でチューブ挿入術を行わなければなりません。また、チューブを入れることでチューブの脱落や感染が懸念されます。あと、チューブを抜いた後に10人から20人に一人は鼓膜に穿孔(穴)が残る場合もあります。
チューブを一度入れると自覚症状が著しく改善し、また今まで頻回に通院していた煩わしさから解放されるためにその後成人の患者さん本人のみならず、患児をつれるべき親御さんまでもが必須となる定期的な通院を怠って、管理が不十分となり、チューブの穴やチューブの周囲に耳垢が溜まることにより、チューブの機能を果たさなくなっていることも多々あります(滲出性中耳炎が再発してしまっているもしくは、悪化して癒着性中耳炎や真珠腫性中耳炎などに進展している)。チューブ挿入術は一見、ケアフリー(病院に行かなくても良いと考えること)と思われがちですが、チューブがとれるまでは結局定期通院が必要となります。
こういった点から、チューブに対して否定的な耳鼻咽喉科専門医もいらっしゃいます。
チューブを抜く時期についても施設によって異なっており、はっきりとは確立されていません。
滲出性中耳炎の治療のための通院は、時間と忍耐がかかるものです。
チューブを入れずに積極的な通気治療で改善を試みる先生もいらっしゃいます。
ただし、欧米では通気治療は一般的ではない特殊治療の上、鼻の構造(鼻中隔彎曲症など)によっては通気治療ができない患者さんもいらっしゃいます。
また、通気治療による事故、例えば「頸部皮下気腫(空気が皮下組織に異常に侵入し貯留した状態)」、「頭蓋内への空気の流入による突然死」)もしばしば報告されています。
よって、様々な治療がありますが、どれかを行えば必ずしも治る、というものではないため、医師の間で未だに論争が起きている疾患でもあります。
漢方を積極的に使われる先生もみえますが(小児には十全大補湯(じゅうぜんだいほとう)や黄耆建中湯(おうぎけんちゅうとう)、大人に柴苓湯(さいれいとう)など)、残念ながら効く人、効かない人の差が大きく、現在のところ標準的な治療とはなっていません。
それぞれのドクターによって滲出性中耳炎に対するアプローチは異なります。
もちろん、なるべく体にメスを入れず、手術無しで患者様の病気を治し、患者様が自然に備わっている治癒能力を引き出すお手伝いをすることが基本であると私は考えています。
当院における治療法
① お薬の内服や吸入(ネブライザー)による鼻とのどの治療を行います。アレルギーを抑える薬と通常量の1/2~1/3の量のマクロライド系と呼ばれる抗生物質を長期間飲んでいただくこともあります。

② 通気療法。耳と鼻を結ぶ管(耳管)から空気を送ることによってたまった滲出液の排出を促します。
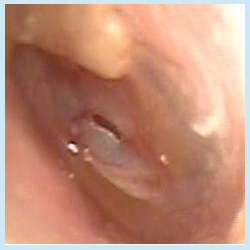
③ 鼓膜切開。鼓膜に小さな穴をあけて中耳にたまった滲出液を取り除く。鼓膜は再生力が強いので、繰り返し行っても心配ありません。そのままではとても痛いので、鼓膜に麻酔液をつけてから施行します。
(下左図)
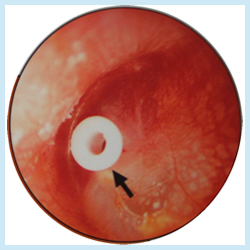
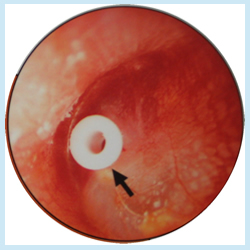
④ 鼓膜チューブ挿入。基本的には、鼓膜切開を繰り返し行っても治りが悪く、3 カ月以上滲出液が貯留し続けた場合のみ、切開後に小さなチューブを挿入します。
(下右図)
⑤ アデノイド(別名 咽頭扁桃。鼻の奥のほうにあるリンパ組織)の切除を全身麻酔下で行います。アデノイドは耳管の出口にあり、耳管を塞いだり、繰り返す炎症の原因となることが多いためです。
滲出性中耳炎治療の注意点
① 滲出性中耳炎は慢性疾患ですので短期間の治療では不十分です。完全に滲出物が消失して聴力が回復するまで定期的に通院が必要です。ただし、毎日通う必要はありません。
② 治療中は基本的にはプールには入れません。ただし、軽症の場合など医師が許可を出した際は入れる場合もあるのでご相談ください。
なお、チューブが挿入された後ならば、医療用耳栓を装着すればプールなどでの水泳は可能です。ただし飛び込みや深い潜水は禁物です。
③ 鼻すすりや指しゃぶりは滲出性中耳炎の原因となるのでやめましょう。
④ 受動喫煙は滲出性中耳炎を悪化させる原因の一つとなります。子供の前でのタバコはお止めください。
⑤ 一度でも滲出性中耳炎になられた方は、中耳炎が治っていても風邪によってふたたび滲出性中耳炎が再発する可能性があります。特にお子さんは風邪を引いたら早めに耳鼻咽喉科専門医を受診しましょう。

⑥ 体質や生活習慣によって、残念ながらまじめに通院していても、なかなか治らない方がいらっしゃいます。なかなか治らないから・・・と通院をやめてしまうとさらに悪化するケースがあります。あきらめずに根気よく通院しましょう。






















